麻醉專科醫師談麻醉
林大為 牙科鎮靜 解決看牙恐懼者煩惱
文/洪詩茵 攝影/何佳華
一個麻醉專科醫師的養成,從醫學系入學、不分科實習、取得醫師執照、麻醉訓練、取得專科醫師執照,一直到可獨立對病患負責,至少需要十一年以上的養成時間。身為台中人的國立陽明大學附設醫院麻醉專科醫師林大為,實習期間對內、外科皆感興趣,但中後期就堅定地選擇麻醉專科,他指出,麻醉專科介於內外科之間,且具有立竿見影的效果,診療上比較有成就感。林醫師以多年麻醉醫師的經驗,針對麻醉進行說明,除了增進一般人對麻醉醫師的認知外,更藉此讓大家對麻醉有更正確的認識。
麻醉知多少
「麻」是不痛;「醉」是睡著。所謂麻醉醫師,林醫師表示,主要是負責在圍術期(手術全期)站在病患的角度「維護安全」、「免除痛苦」,麻醉醫師的工作區域包括:手術室、導管室、腸胃鏡、影像科、減痛分娩,多數時間都在手術室。麻醉醫師被戲稱為幕後科,因為不用門診,病人(全身麻醉)醒來,麻醉工作就結束,所以病患普遍不認識麻醉醫師,但麻醉醫師面臨的壓力卻如同飛機機師一般,飛機起飛和降落是最易出事時刻,麻醉亦然,病患入睡及醒來是最重要的時刻,麻醉醫師要先讓病人睡著,感覺不到疼痛,使手術順利進行,最重要的是,術後還要讓病人醒來。
林醫師指出,針對每種手術,麻醉都要有不同的應對方案,麻醉醫師必須先了解手術的操作方式,才知道應該搭配什麼樣的麻醉,麻醉可分為一般全身麻醉(插管全身麻醉)與半身麻醉。
「一般全身麻醉」的流程,是先以點滴注射給藥,大約兩分鐘內,病患睡著後(沒有自主呼吸),再以面罩幫助患者呼吸,待藥物濃度穩定之後,再進行插管,讓病患的呼吸道與胃完全分離,利用人工氣道維持呼吸道暢通,接上呼吸器輔助呼吸。
「半身麻醉」是讓下半身的痛覺訊號無法傳遞到腦部,其操作方式有兩種,其一為脊髓麻醉,使用細針沿著脊椎骨的縫隙插入,刺穿硬脊膜,將麻醉藥物打進脊髓腔;其二為硬脊膜外麻醉,使用較脊髓麻醉粗一些的導引針,同樣沿著脊椎骨的縫隙插入,止於硬脊膜外,放置細導管於硬脊膜外腔後,退出細針,透過導管給予麻醉藥物,可因應手術狀況適時加藥,一般減痛分娩就是使用硬脊膜外麻醉。
一般人對於半身麻醉的脊髓注射容易產生安全上的疑慮,對此,林醫師特別解釋,半身麻醉的細針並非打在骨頭上,而是穿過骨頭縫隙,將藥物注射到空腔,而且注射針都非常細,對脊髓的傷害極小,無需過度擔憂。
牙科鎮靜讓你輕鬆看牙
國人普遍不愛看牙醫,尤其小朋友面對牙醫通常無法維持安靜狀態,增添牙醫診療難度,甚至有民眾因為恐懼看牙,一口爛牙都不處理。有鑑於此,林醫師與志同道合的麻醉醫師們,特成立「牙科鎮靜」團隊,致力鑽研並提供「舒眠牙科治療」,與許多診所配合,讓患者在「淺眠狀態」下,完成牙科治療。
林醫師表示,牙科鎮靜的難度在於,其看診部位在呼吸道,麻醉程度需控制在「中度鎮靜」(需呼叫或碰觸才能有反應),讓患者可以自己稍微張開嘴巴,此類治療方法在歐美地區已實行十多年,部分地區甚至常規進行,患者處在淺眠狀態下,既可以配合牙醫師治療,術後又沒什麼印象,可大幅降低恐懼感,且透過有經驗者操作,安全性極高,滿意度也大幅提升。而且,此類牙科鎮靜麻醉也可用於大腸鏡與胃鏡檢查。
麻醉風險取決病患自身
對於病患來說,麻醉的風險不在於麻醉方式或麻醉藥物,林醫師表示,常有病患詢問麻醉藥物劑量的影響,其實五〜一○%的劑量差距影響並不大,不當的使用操作才有風險,病患要清楚麻醉師≠麻醉醫師,接受手術麻醉,最好由麻醉醫師進行操作。除此之外,病患本身的健康條件亦會影響麻醉風險,因抽煙會影響血液循環及血管收縮,本身有抽煙習慣,以及有高血壓、糖尿病、心臟等相關疾病者,其麻醉風險相對較高,包括吃檳榔、牙口不好等狀況都會影響麻醉風險,病患生活習慣良好,麻醉風險自然降低。
林醫師特別提醒,進行鎮靜及全身麻醉時,有抽煙習慣者手術前最好戒煙三〜四週,至少手術前一天不可抽煙、喝酒;罹患慢性疾病者也要將疾病及血壓狀況控制良好;最重要的是事前的溝通,不僅要詳細交代自己本身的身體情況,若有特別的擔心及需求,也可與麻醉醫師溝通討論,一同管理圍術期風險。
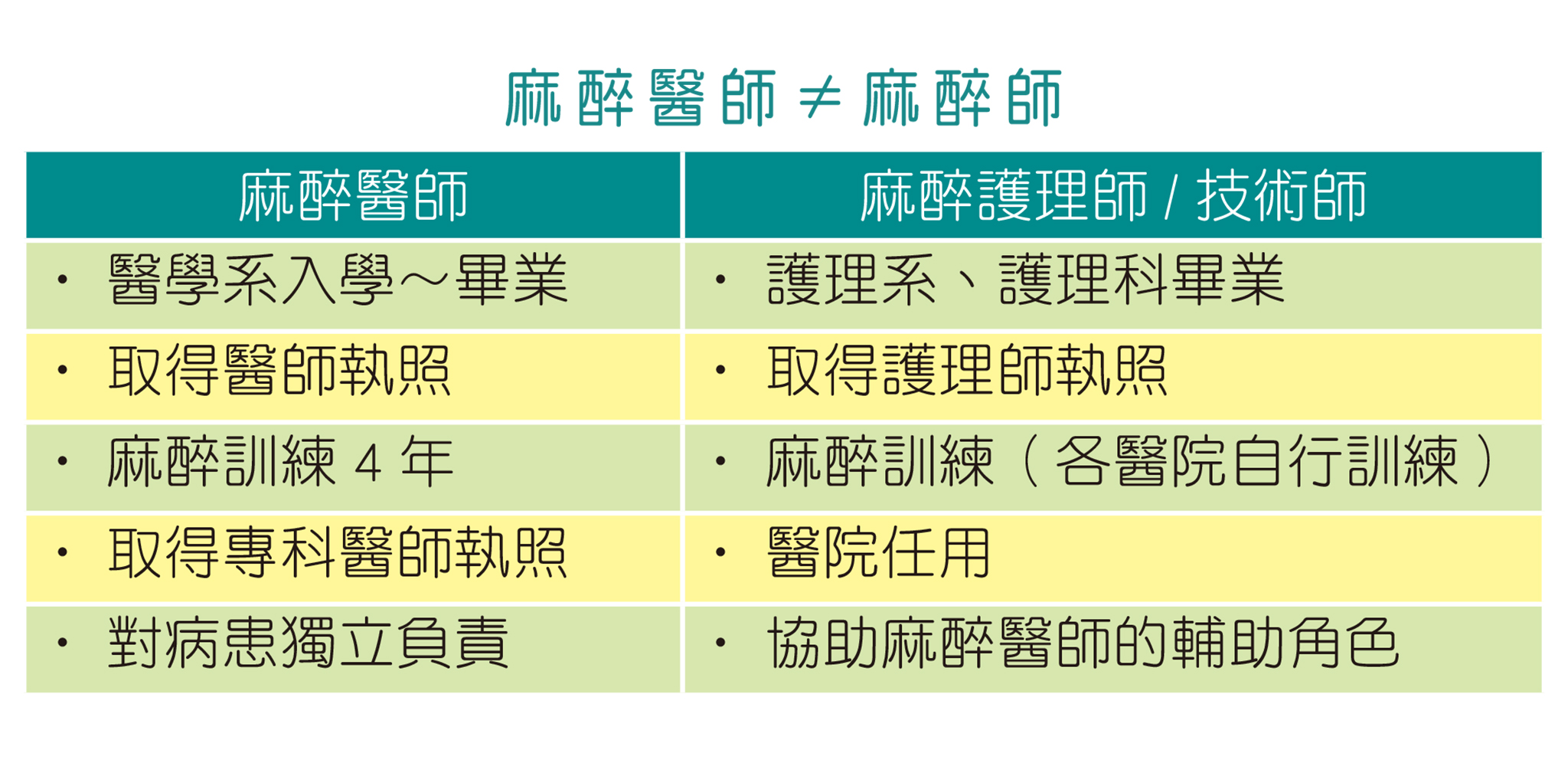
▲麻醉師與麻醉醫師的區別。

▲林大為醫師解說麻醉風險認知。

▲麻醉醫師林大為小檔案。


![永達理保險經紀公司標誌[另開視窗]](images/everproli.png)
![永達社會福利基金會標誌[另開視窗]](images/everprofoundation.png)